
Il 17 aprile 2025 è stato approvato il nuovo Accordo Stato-Regioni in materia di formazione e sicurezza sui luoghi di lavoro, entrato in vigore il 24 maggio 2025 con la pubblicazione in Gazzetta Uf
Il 17 aprile 2025 è stato approvato il nuovo Accordo Stato-Regioni in materia di formazione e sicurezza sui luoghi di lavoro, entrato in vigore il 24 maggio 2025 con la pubblicazione in Gazzetta Ufficiale. Il provvedimento sostituisce e accorpa i precedenti accordi, introducendo una disciplina unitaria su durata, contenuti minimi, modalità di erogazione, verifiche di apprendimento e criteri di aggiornamento dei percorsi formativi obbligatori.
È previsto un periodo transitorio di un anno, fino al 24 maggio 2026, durante il quale resta possibile svolgere la formazione secondo le precedenti normative.
Formazione obbligatoria per il Datore di Lavoro
Una delle principali novità riguarda l’introduzione dell’obbligo di formazione per il Datore di Lavoro, anche quando non svolga direttamente il ruolo di Responsabile del Servizio di Prevenzione e Protezione (RSPP).
I Datori di Lavoro dovranno completare il percorso formativo entro due anni dalla pubblicazione dell’Accordo, e quindi entro il 24 maggio 2027. Il corso ha una durata di 16 ore ed è erogabile in presenza, in videoconferenza o in modalità e-learning. L’aggiornamento è previsto ogni cinque anni, con una durata minima di sei ore.
Datore di Lavoro e ruolo di RSPP
Il nuovo Accordo disciplina tre situazioni distinte. Il Datore di Lavoro privo di precedente formazione specifica deve seguire integralmente il nuovo percorso formativo. Chi, oltre a essere Datore di Lavoro, intende svolgere anche il ruolo di RSPP deve prima completare il corso per Datori di Lavoro e successivamente il corso RSPP, che il nuovo Accordo fissa in ulteriori 8 ore. I Datori di Lavoro che già svolgono il ruolo di RSPP e risultano formati secondo l’Accordo del 2011 sono invece esentati dal nuovo percorso per DDL e proseguono con i consueti aggiornamenti.
La formazione per Datore di Lavoro-RSPP può essere svolta in presenza o in videoconferenza sincrona. L’aggiornamento quinquennale ha una durata minima di 8 ore ed è ammesso anche in modalità e-learning.
Lavoratori e tempistiche della formazione
Per i lavoratori non cambiano le durate dei corsi: 4 ore di formazione generale e 12 ore per il rischio alto oppure 4 ore per il rischio basso. La novità rilevante riguarda le tempistiche, poiché la formazione deve essere completata prima dell’inizio dell’attività lavorativa.
L’aggiornamento quinquennale di almeno sei ore resta invariato ed è richiesto anche in caso di modifiche nella valutazione dei rischi o qualora le verifiche di efficacia della formazione ne evidenzino la necessità.
La figura del preposto negli studi odontoiatrici
Negli studi odontoiatrici non è generalmente ritenuta necessaria la figura del preposto, in considerazione dell’assenza di ruoli intermedi tra Datore di Lavoro e lavoratori. Qualora però l’organizzazione dello studio preveda una figura con funzioni di coordinamento, questa dovrà seguire, oltre alla formazione da lavoratore, un percorso specifico di 12 ore.
La formazione del preposto può essere erogata esclusivamente in presenza o in videoconferenza sincrona, mentre l’e-learning non è ammesso. L’aggiornamento è biennale, con una durata minima di sei ore. Per i preposti con ultimo aggiornamento risalente a oltre due anni dall’entrata in vigore dell’Accordo, è previsto l’obbligo di aggiornamento entro dodici mesi.
RLS e aggiornamenti
La durata della formazione iniziale per i Rappresentanti dei Lavoratori per la Sicurezza resta fissata in 32 ore. Per le aziende con meno di 15 dipendenti, l’aggiornamento rimane obbligatorio, come indicato anche nei pareri legali acquisiti da ANDI, mentre le modalità operative sono demandate alla contrattazione collettiva nel rispetto dei criteri di proporzionalità.
In assenza di indicazioni specifiche nel CCNL, ANDI propone un percorso di aggiornamento di 10 ore, comprensivo anche dell’aggiornamento previsto per i lavoratori.
Limiti numerici e verifiche finali
Il nuovo Accordo introduce limiti più stringenti per l’erogazione dei corsi, stabilendo un massimo di 30 partecipanti per aula. Per il rilascio dell’attestato è obbligatoria la frequenza di almeno il 90% delle ore previste, oltre alla verifica finale documentata e alla tracciabilità delle presenze, anche tramite strumenti elettronici.
Fonte: ANDI

CIQO – Consorzio Italiano Qualità Odontoiatrica entra nel panorama dell’odontoiatria italiana come nuova realtà aggregativa, con un fatturato consolidato che sfiora i 60 mi
CIQO – Consorzio Italiano Qualità Odontoiatrica entra nel panorama dell’odontoiatria italiana come nuova realtà aggregativa, con un fatturato consolidato che sfiora i 60 milioni di euro annui e una decina di studi odontoiatrici coinvolti fin dalla fase di avvio. Il Consorzio nasce dall’unione di studi già affermati, distribuiti sul territorio nazionale, e si propone come modello alternativo rispetto alle catene a marchio unico e alle logiche dell’odontoiatria low cost.
Un modello diverso dalla catena tradizionale
CIQO non si configura come una catena centralizzata. Gli studi aderenti mantengono la propria identità, senza l’adozione di un brand unico che sostituisca nomi e reputazioni individuali. Ogni realtà resta guidata dal proprio titolare, che si espone in prima persona nel rapporto con il paziente.
Il Consorzio nasce proprio dalla volontà di preservare l’autonomia professionale, prendendo le distanze da modelli che negli ultimi anni hanno portato a una progressiva spersonalizzazione dell’offerta odontoiatrica.
Medici imprenditori e qualità come valore competitivo
Alla base del progetto vi è l’idea di aggregare “medici imprenditori”, professionisti che coniugano competenza clinica, visione manageriale e attenzione alla sostenibilità del proprio studio.
CIQO si propone di strutturare questa visione, valorizzando la qualità come elemento centrale del posizionamento competitivo, in un contesto di mercato spesso orientato alla riduzione dei costi e alla standardizzazione delle prestazioni.
Codice etico e principi condivisi
Elemento fondante del Consorzio è l’adozione di un codice etico comune, vincolante per tutti gli studi aderenti. Il documento pone al centro il paziente, la qualità delle cure, la trasparenza dei processi e il rispetto di elevati standard professionali.
Il codice etico rappresenta uno strumento operativo finalizzato a creare omogeneità culturale e a rafforzare la credibilità complessiva della rete, in un settore in cui la fiducia costituisce un asset strategico.
Autonomia degli studi e coordinamento consortile
Il modello consortile consente di bilanciare autonomia e coordinamento. Gli studi mantengono governance, organizzazione interna e relazione diretta con il paziente, mentre il Consorzio opera come piattaforma di aggregazione strategica.
Questo assetto permette la condivisione di competenze, processi e best practice, senza snaturare l’identità dei singoli professionisti. Il riferimento è a modelli già consolidati in altri settori, come quello del food & beverage, dove i consorzi hanno storicamente tutelato e valorizzato la qualità.
Dimensioni e posizionamento del progetto
Dal punto di vista dimensionale, il fatturato consolidato vicino ai 60 milioni di euro colloca CIQO tra le realtà più rilevanti del comparto odontoiatrico italiano. I numeri testimoniano la solidità degli studi aderenti e la capacità del Consorzio di proporsi come interlocutore strutturato nei confronti del mercato, dei fornitori e delle istituzioni, aprendo a possibili sviluppi futuri in termini di ampliamento della rete e servizi condivisi.
Una scelta strategica in un settore in evoluzione
La nascita di CIQO si inserisce in una fase di profonda trasformazione dell’odontoiatria, caratterizzata da cambiamenti tecnologici, organizzativi e normativi. Il Consorzio si propone come soggetto attivo nel dibattito sull’evoluzione del settore, con l’obiettivo di costruire un modello sostenibile che coniughi qualità clinica, responsabilità professionale e solidità economica.
Photo credits: CIQO
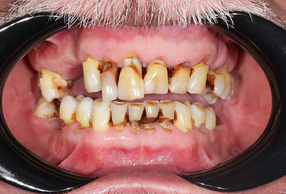
Secondo uno studio recente basato sui dati del Global Burden of Disease (GBD) 2021, il carico globale della parodontite grave ha visto un notevole aumento negli ultimi 30 anni, con un impa
Secondo uno studio recente basato sui dati del Global Burden of Disease (GBD) 2021, il carico globale della parodontite grave ha visto un notevole aumento negli ultimi 30 anni, con un impatto diretto sulle politiche sanitarie e sulla salute pubblica a livello mondiale.
Dal 1990 al 2021, il numero globale di casi di parodontite grave è aumentato del 76,32%, passando da circa 50,8 milioni di casi a quasi 90 milioni. Nonostante il tasso di disabilità (DALY) globale sia rimasto relativamente stabile, l’aumento del numero di casi evidenzia una crescente incidenza della malattia. In particolare, paesi come India, Cina e Stati Uniti hanno visto i maggiori aumenti, mentre altre regioni come le Isole Salomone e le Figi hanno registrato un calo dei casi.
Le tendenze regionali mostrano un chiaro legame tra lo sviluppo socio-economico e il carico di malattia: i paesi con un SDI (Indice Socio-Demografico) più alto, come quelli dell'Europa del Nord, tendono ad avere tassi di incidenza più bassi. Al contrario, nelle regioni con SDI più basso, come il Sud Asia, la malattia è in forte crescita. Questo indica che le politiche sanitarie efficaci, il miglior accesso alle cure e una maggiore educazione alla salute orale possono fare una grande differenza nella gestione della parodontite.
Un altro aspetto interessante riguarda le differenze di genere e di età. Fino ai 45 anni, gli uomini tendono ad essere più colpiti dalla parodontite grave, ma dopo questa età, le donne mostrano un'incidenza maggiore. Questa inversione potrebbe essere legata a fattori ormonali o altre variabili socio-economiche, ma dimostra comunque la necessità di interventi mirati per entrambi i sessi, soprattutto nelle fasce di età più avanzate.
La parodontite grave è molto più di un problema legato alla salute orale: è un indicatore di come la salute generale possa essere compromessa. Come ben noto, le malattie parodontali sono strettamente legate a condizioni sistemiche come il diabete, le malattie cardiovascolari e alcune forme di cancro. Questo sottolinea l'urgenza di adottare strategie di prevenzione mirate, capaci di ridurre il carico globale di questa patologia.
A fronte di questi dati, è essenziale rafforzare le politiche sanitarie a livello globale. L’integrazione della salute orale nei sistemi sanitari generali è fondamentale, così come promuovere l’accesso alle cure dentistiche preventive e a programmi di educazione sulla salute orale. In particolare, la prevenzione attraverso la corretta igiene orale, l'abbandono del fumo e una dieta equilibrata sono azioni indispensabili per contrastare la parodontite.
Il crescente carico di parodontite grave è una sfida che richiede azioni globali mirate. Le regioni con un alto SDI hanno dimostrato che interventi sanitari efficaci, politiche pubbliche orientate alla salute orale e miglioramento dell'accesso alle cure possono ridurre significativamente il carico di malattia. Tuttavia, nelle aree a basso SDI, dove l'accesso alle cure è più limitato, la parodontite continua a crescere e necessita di un'attenzione urgente.
Per affrontare questa problematica, è essenziale aumentare gli investimenti nella salute orale, garantire una maggiore sensibilizzazione del pubblico e rafforzare le politiche di prevenzione, affinché la parodontite grave non rappresenti più un problema di salute globale così rilevante.
Le revisioni permettono di tenere traccia delle differenze tra le diverse versioni dei contenuti e di ripristinare a versioni precedenti.
| Revisione | Azioni |
|---|---|
| 02/15/2023 - 11:56 da federica.panuccio | Revisione attuale |
| 01/13/2023 - 18:36 da diana.carbonetti |