Il Misfit multidimensionale
Se c’è un’abitudine che ci ha tradito tutti, è pensare al “fit” come a un sì/no: o combacia, o non combacia. In realtà il misfit non è un difetto singolo, ma un errore che nasce a piccole dosi in ogni fase del workflow e si presenta in clinica come tensione residua, precarichi che evaporano prima del tempo, comportamenti meccanici imprevedibili. E le volte in cui “a banco” tutto sembra accettabile, è proprio lì che vale la pena essere più esigenti: perché il sistema tollera per un po’, ma la somma dei millimetri… è fatta di micron.
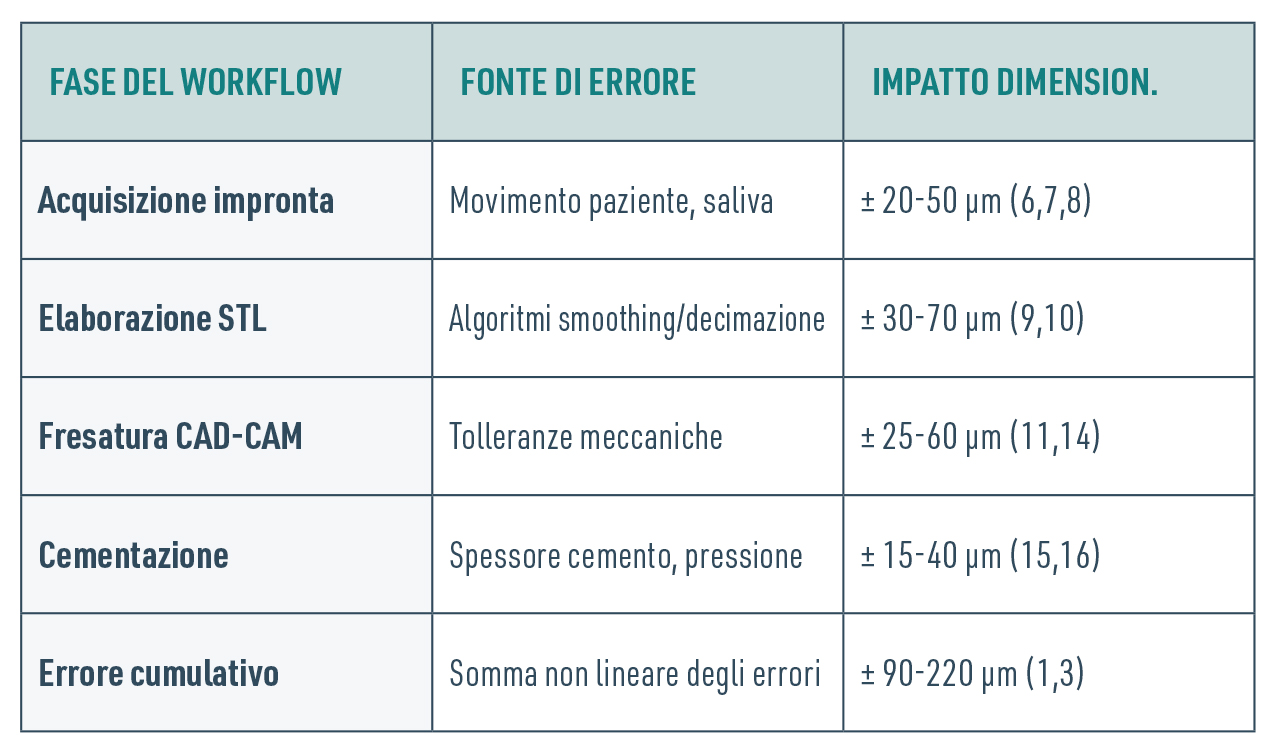
Dalla letteratura emerge una mappa di range: impronta 20–50 µm, STL 30–70 µm, fresatura sottrattiva 25–60 µm (additiva 50–90 µm), cementazione 15–40 µm; il cumulato nei ponti multi-impianto oscilla tra ~90 e 220 µm. Sono numeri che non vogliono spaventare: servono a mettere in fila dove controllare e quanto possiamo realisticamente aspettarci da ciascuna fase.
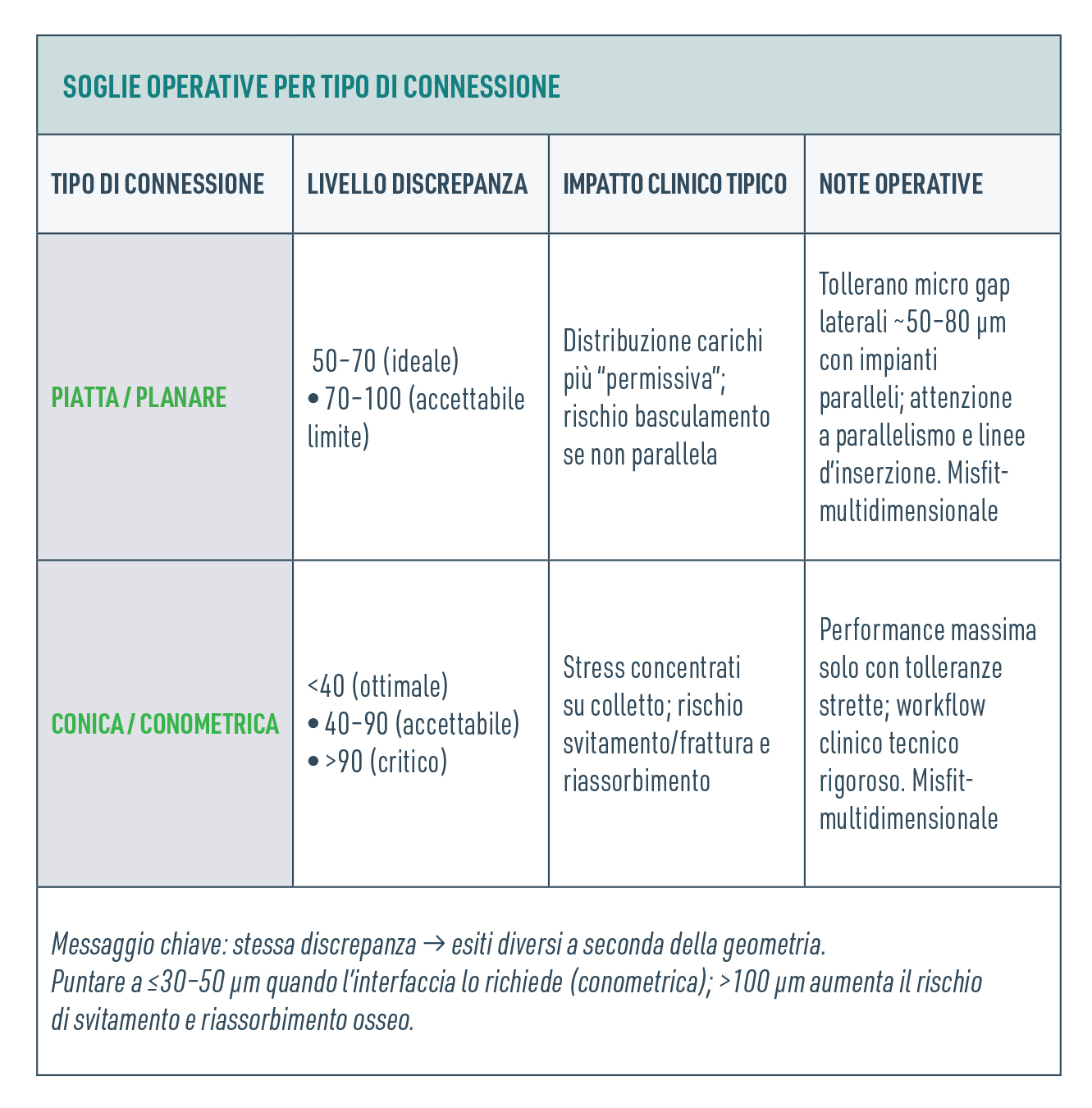
Questi micron non sono solo un esercizio di metrologia: spostano la biomeccanica. Un misfit ≤ 50 µm è l’obiettivo ideale; oltre 100 µm la probabilità di svitamento viti e riassorbimento osseo marginale cresce in modo significativo. Qui la geometria della connessione conta tantissimo. Le planari sono relativamente "permissive": tollerano micro gap laterali (circa 50-80 µm) quando gli impianti sono paralleli, ma pagano il prezzo di un possibile basculamento con carichi inclinati. Leconiche/conometriche, al contrario, performano al massimo solo con tolleranze strette (idealmente < 40 µm, accettabile 40–90 µm): oltre, concentrano gli stress sul colletto e diventano biomeccanicamente “punitive”. Il riassunto pratico è chiaro: stessa discrepanza, esiti diversi a seconda dell’interfaccia.
All’origine del misfit c’è una catena di tolleranze, non un singolo colpevole: acquisizione, elaborazione, produzione, cementazione. A ogni passaggio possiamo intervenire: migliorare il protocollo d’impronta e l’uso degli scanbody (CSS-Strategy con ScanTransfer o librerie incrementali come IPD ProCam), controllare gli algoritmi che “alleggeriscono” la mesh STL (smoothing/decimazione), scegliere strategie CAM e materiali che minimizzino l’errore di lavorazione, gestire spessori di cemento coerenti con lo standard, quindi librerie dedicate ai differenti materiali.
A scala di sistema, la stereofotogrammetria (fotogrammetria con telecamere calibrate e triangolazione diretta) e gli algoritmi ICP point to plane si sono dimostrati strumenti capaci di ridurre l’errore cumulativo a livelli che cambiano la predicibilità del risultato finale.
Dal banco alla bocca, però, il misfit non vive da solo: interagisce con il serraggio e lo modula. In una connessione planare, dove l’appoggio è piatto e la stabilità dipende dalla perfetta parallelità delle superfici, anche una piccola incongruenza introduce micro-basculamenti che concentrano le tensioni su testa-vite, prime filettature e spalla implantare.
In una conometrica, al contrario, l’accoppiamento a cono trasforma l’errore in una diversa distribuzione dei contatti: se il cono chiude in modo non ortogonale, il sistema si deforma al serraggio, accumula stress residui e l’attrito conico “maschera” provvisoriamente l’instabilità, salvo restituire il conto quando l’assestamento elastico rimette tutto in equilibrio (Fig. 1).

Fig. 1 - Immagine inerente lo studio "Implant - Abutment Misfit after Cyclic Loading: An In Vitro Experimental Study"
È qui che la “molla invisibile” , il rilassamento elastico del pacchetto vite–abutment–impianto e il settling delle microscopiche asperità, entra in gioco. Due casi apparentemente identici, stesso impianto e stesso torque “da catalogo”, possono divergere a 6–12 mesi: dove il fit traduce bene il torque in precarico utile, la connessione rimane stabile; dove il misfit costringe il sistema a deformazioni parassite o a contatti parziali, parte del torque viene “assorbito” dalla geometria e l’ancoraggio reale cala prima del
tempo. Per questo non è solo questione di quanto stringiamo, ma di come il sistema “accoglie” quel serraggio. Passare dalle impressioni ai riferimenti è la chiave operativa. “Mi sembra buono” non basta più quando l’errore clinico nasce da micron sommati.
Lavoriamo quindi con soglie dichiarate come range operativi, non linee guida: su conometriche ha senso puntare a 30–50 μm perché la geometria a cono amplifica gli effetti dell’incongruenza; su planari sufficientemente parallele possiamo considerare ~100 μm il limite estremo, consapevoli che oltre ~90–100 μm, con carichi eccentrici o arcate estese, il rischio diventa critico a prescindere dalla forma.
Non è formalismo: è decidere dove fermarsi prima che l’errore diventi meccanica patologica. Gli strumenti seguono questa logica. Negli archi completi la fotogrammetria riduce la propagazione dell’errore e offre riferimenti stabili; negli allineamenti usiamo ICP point-to-plane per evitare inseguimenti locali che nascondono distorsioni globali; sugli STL controlliamo risoluzione, eventuale remeshing e qualità dei futuri bordi/piani di chiusura, perché una mesh povera di informazione non può guidare un fit accurato. Dopo la cementazione, verifichiamo lo spessore del film di cemento e l’omogeneità del contatto: pochi micron fuori controllo qui diventano Newton persi là. Se le verifiche non tornano, il momento per riscansionare, ristampare, rifresare o una qualsiasi correzione è adesso, non dopo il primo richiamo.
Questo rigore sul misfit è la premessa del capitolo successivo. Anche con un fit eccellente, smontare e rimontare non è mai neutro: nei primi minuti e nelle prime 24 ore una quota del precarico si perde per assestamento, l’attrito cresce con l’usura delle superfici e la micro-mobilità porta con sé rischio di fretting. Se il fit è impreciso, questi fenomeni accelerano; se il fit è sotto controllo, li possiamo governare con protocolli consapevoli.
Nel capitolo 2 entreremo dentro la vite: quanta parte del torque diventa davvero precarico utile, quanta se ne va subito, che cosa accade alla filettatura ad ogni ciclo di manutenzione e quando ha senso parlare di ritorque, di viti a basso attrito e di MUA intesi come “fusibili meccanici” che proteggono la connessione. L’obiettivo è trasformare la manutenzione da gesto ripetuto a metodo misurabile che difende la connessione e allunga la vita della riabilitazione. Nella pratica quotidiana, questo significa considerare il mantenimento del precarico, il deterioramento progressivo delle superfici e le conseguenze degli interventi ripetuti non come incidenti di percorso, ma come variabili da anticipare e gestire con scelte tecniche e tempi corretti, a beneficio della stabilità a lungo termine e della salute peri-implantare.
Consapevolezza degli effetti biomeccanici dello smontaggio periodico sulle connessioni implantari
La fisica del precarico e la biomeccanica della vite implantare
In implantologia, la gestione del precarico di una vite protesica non rappresenta semplicemente una scelta clinica, ma un vero e proprio punto chiave nella progettazione biomeccanica di un sistema implanto-protesico efficace e duraturo. Ogni vite implantare, infatti, può essere immaginata come una molla precaricata, sottoposta a tensioni elastiche indotte dal torque applicato durante il serraggio. Questo precarico elastico è il risultato della forza che il clinico applica mediante la chiave dinamometrica, e la sua distribuzione interna determina l’integrità e la durata della connessione protesica stessa. Tuttavia, è fondamentale comprendere che solo una minima percentuale del torque applicato si trasforma direttamente in precarico effettivo. Studi biomeccanici indicano chiaramente che solo l’8-15% del torque applicato al momento del serraggio viene effettivamente convertito in forza utile al precarico, mentre la parte restante si disperde principalmente a causa di attriti distribuiti tra la testa della vite, la superficie della flangia, e i filetti. Questi attriti sono dovuti principalmente alla rugosità microscopica delle superfici e alla presenza di impurità o residui durante il montaggio (Fig. 2).

Fig. 2 - Immagine relativa allo studio "Abutment Misfit after Cyclic Loading: An In Vitro Experimental Study"
La conseguenza immediata di questo fenomeno è una variabilità notevole nella forza di precarico che effettivamente viene raggiunta dopo il serraggio iniziale.
Per esempio, in condizioni cliniche comuni, applicando un torque raccomandato di 30 N·cm, si ottiene una forza di serraggio iniziale di circa 3 kN, valore teorico ottimale per assicurare una stabilità meccanica iniziale adeguata. Tuttavia, questa stabilità non si mantiene stabile nel tempo: già entro i primi dieci minuti si verifica un fenomeno denominato "settling", ovvero uno schiacciamento microscopico delle asperità superficiali delle superfici a contatto, che comporta un’ulteriore perdita di precarico compresa tra il 5% e il 10%.
Tale fenomeno, inevitabile in qualsiasi accoppiamento meccanico metallico, è spesso trascurato nelle valutazioni cliniche, ma ha un impatto cruciale sulla stabilità iniziale della connessione e sulla sua capacità di mantenere il precarico nel lungo termine.
Da un punto di vista tribologico, il settling non rappresenta semplicemente una riduzione numerica della forza di precarico, ma indica l’inizio di una progressiva perdita della capacità elastica del sistema vite-abutment.
Questi primi minuti sono critici perché definiscono il punto di partenza della stabilità protesica.
Il clinico, infatti, può percepire erroneamente che la connessione sia perfettamente stabile, ignorando l’instabilità nascosta e la perdita precoce del precarico che già si è verificata. A questo fenomeno iniziale di perdita di precarico si aggiunge un altro fattore critico legato alle successive fasi di manutenzione periodica.
Ogni volta che si procede allo svitamento e al successivo riavvitamento della vite protesica, il sistema subisce una perdita cumulativa di precarico, a causa dell'ulteriore schiacciamento microscopico dei filetti che si aggiunge ad un incremento dell’attrito superficiale. Questa ulteriore alterazione tribologica, quantificabile tra 5 e 15 μm per ogni ciclo di manutenzione, aggrava ulteriormente la capacità della vite di mantenere il precarico iniziale, predisponendo il sistema a una progressiva riduzione della sua stabilità biomeccanica. Inoltre, ogni successivo carico funzionale, cioè ogni ciclo di masticazione che segue lo smontaggio e il rimontaggio della protesi, può provocare un ulteriore fenomeno di settling accelerato, proprio perché i filetti sono già parzialmente compromessi e usurati.
La perdita del precarico può essere quantificata tra il 3% e il 5% nelle prime 24 ore dopo il rimontaggio, riducendo ulteriormente il precarico residuo che si era già compromesso nelle fasi precedenti.
Ma non è solo l'usura meccanica diretta a influire sulla stabilità biomeccanica della connessione implantare. C’è un ulteriore fenomeno tribologico di estrema rilevanza noto come "fretting", ovvero un’usura localizzata che si verifica tra superfici metalliche a stretto contatto sotto carico, sottoposte a piccoli movimenti oscillatori relativi (micromovimenti). Questo fenomeno di fretting, particolarmente accentuato nelle connessioni coniche e conometriche, provoca microabrasioni e usura adesiva delle superfici coinvolte, compromettendo progressivamente la precisione dell'accoppiamento.
Il fretting, inoltre, comporta una perdita significativa di materiale metallico superficiale e incrementa il coefficiente di attrito, riducendo ulteriormente la capacità della connessione di mantenere il precarico nel tempo e aumentando il rischio di complicanze severe come fratture di vite o abutment, svitamento e instabilità biomeccanica del sistema (Fig. 3).

Fig. 3 - Immagine proveniente da studio "Effect of head size and rotation on taper"
In definitiva, la biomeccanica della vite implantare e la fisica del precarico sono elementi fondamentali che il clinico deve conoscere approfonditamente. Non si tratta soltanto di aspetti teorici o numerici, ma di veri e propri fattori critici che influenzano direttamente la stabilità e la durata del sistema implanto-protesico
nel tempo.
Una conoscenza approfondita di questi fenomeni biomeccanici permette di adottare strategie cliniche preventive, come il retorque mirato, l’impiego di superfici trattate specificamente per ridurre l’attrito (come il rivestimento in nitruro di titanio), e la scelta consapevole della tipologia di connessione più adatta al caso clinico specifico. In questo modo, si preserva la stabilità della connessione implantare, riducendo significativamente il rischio di complicanze biomeccaniche e cliniche nel lungo termine e migliorando la qualità e la durata complessiva delle riabilitazioni implantari (Fig. 4).

Fig. 4 - Immagine proveniente da studio "Engaging vs. Non-Engaging Abutments: An In Vitro Study"
Effetti clinici cumulativi delle manutenzioni periodiche
Quanto descritto nella sezione precedente riguardo alla fisica del precarico e alla biomeccanica della vite implantare assume un significato ancora più rilevante quando si considerano gli effetti clinici cumulativi derivanti dalle manutenzioni periodiche. La decisione clinica di procedere con interventi periodici di manutenzione protesica tramite lo svitamento e il rimontaggio della
protesi non è semplicemente un gesto tecnico ripetitivo, bensì un intervento che produce conseguenze tribologiche e biomeccaniche cumulative che devono essere gestite con estrema attenzione.
Nel valutare gli effetti cumulativi di ciascun ciclo di manutenzione, è cruciale considerare la diversa capacità di rigenerazione meccanica dei componenti coinvolti.
Da una parte, l’impianto rappresenta una componente fissa e non sostituibile, destinata a mantenere la propria integrità strutturale per l’intera durata della riabilitazione implantare. Dall’altra, l’abutment e la relativa vite protesica sono elementi più facilmente rigenerabili, che possono essere sostituiti durante ogni manutenzione: la vite, e periodicamente durante la vita utile del dispositivo impiantato: l’abutment. Questa differenziazione ha implicazioni pratiche significative: mentre l'impianto va preservato con estrema cura perché non rigenerabile, la vite dell'abutment o l’abutment stesso, rappresentano componenti sacrificabili e rigenerabili, la cui sostituzione regolare o programmata negli anni permette di limitare i danni accumulati dovuti ai ripetuti cicli di manutenzione.
Ogni ciclo completo di manutenzione periodica comprende diverse fasi: svitamento, pulizia e sterilizzazione, riavvitamento e infine applicazione di un nuovo carico funzionale masticatorio. Ognuna di queste fasi contribuisce con alterazioni specifiche e cumulative alla stabilità biomeccanica dell’intero sistema implantare. Nello svitamento, ad esempio, la connessione implantare subisce una perdita immediata di capacità di generare precarico quantificabile tra il 5% e il 10%, causata principalmente dal rilassamento elastico del sistema vite-abutment. Questo rilassamento richiederebbe inevitabilmente la riapplicazione integrale del torque raccomandato, con l’aggiunta della perdita di capacità generativa, al momento del riavvitamento, oppure la sostituzione della vite stessa ad ogni ciclo di svitamento.
Durante la fase di pulizia e sterilizzazione, spesso si adottano trattamenti ad ultrasuoni, spazzolamenti e sterilizzazioni a vapore che provocano alterazioni della superficie metallica. Questi trattamenti possono determinare un incremento del coefficiente di attrito superficiale fino al 20%, specialmente sui componenti in titanio non rivestito, limitando ulteriormente la capacità della vite di mantenere il precarico originale. La presenza di asperità alterate e rugosità microscopiche modificate agisce infatti come un elemento destabilizzante, riducendo significativamente la stabilità meccanica della connessione a lungo termine (Fig. 5).
La fase successiva del riavvitamento introduce ulteriori criticità tribologiche.
Durante ogni ciclo di serraggio, infatti, i filetti della vite implantare e dell'abutment vengono sottoposti ad uno schiacciamento aggiuntivo quantificabile tra 5 e 15 μm. Tale schiacciamento progressivo compromette la capacità della vite di mantenere il precarico originale, aumentando contemporaneamente il coefficiente di attrito interno della connessione. Ciò incrementa notevolmente il rischio di allentamento progressivo della vite protesica e può indurre micro-instabilità che, nel tempo, compromettono anche l'impianto stesso, elemento non rigenerabile per eccellenza.

Fig. 5 - Esempio di MultiUnit MUA con coating in TiN (IPD Dental Group - Barcellona, Spagna)
Fretting-corrosione nelle connessioni coniche implantari: cosa conta davvero
Nelle connessioni coniche implantari, il danneggiamento nasce dall’interazione tra fretting (micromovimenti che rimuovono il film ossido protettivo) e corrosione di fessura all’interno dell’interfaccia: è il quadro noto come MACC (mechanically assisted crevice corrosion).
Quando il film ossido viene interrotto e l’ambiente di fessura non consente una rapida ripassivazione, il metallo resta esposto e la corrosione si autoalimenta.
Nei giunti conici omologhi, i reperti di retrieval mostrano che il lato femmina dell’interfaccia tende a perdere più materiale del lato maschio: è un indizio importante per capire dove si concentra il danno quando l’accoppiamento non è stabile.
Questi meccanismi, descritti in modo esteso in ambito protesico, sono trasferibili per principio a qualsiasi giunto conico di precisione in implantologia. Il design del cono e la coerenza geometrica fra i due componenti pesano quanto il torque: angolo, lunghezza utile, micro-rigature e finitura determinano come si distribuiscono i contatti.
Anche con denominazioni “uguali”, coni di produzioni diverse possono differire per quote e finiture: il risultato clinico è un contatto periferico, micromovimenti e innesco del circuito fretting-corrosione. In pratica: valuta se fresare o usare sistemi torniti industriali per sistemi conici e conometrici; trattamenti protettivi come il TiN Coating e non trattamenti estetici come l’anodizzazione;
montaggio pulito e asciutto (niente fluidi o detriti intrappolati all’interfaccia), perché la presenza di contaminanti riduce l’interferenza reale e favorisce il danneggiamento nel tempo.
La coppia di materiali al contatto conico influenza il rischio: accoppiamenti dissimili (Ti Vs CoCr) possono aggiungere componenti galvaniche e, soprattutto, generare differenze di rigidezza che amplificano i micromovimenti elastici sotto carico; accoppiamenti omogenei tendono a essere più stabili a parità di geometria.
In ambito protesico, l’uso di sleeve/inserti in titanio è stato proposto proprio per cambiare la coppia di materiali al giunto e mitigare reazioni avverse: per analogia meccanica, in implantologia la scelta di interfacce sacrificiali/sostituibili come Ti base e MUA ha senso quando serve isolare l’impianto e mantenere Ti/Ti sul contatto critico del cono (Fig. 6).

Fig. 6 - Nelle connessioni implantari la presenza di un micro-gap può dare luogo a un ambiente di fessura: un'intercapedine dove, per ristagno del fluido, l'ossigeno si esaurisce e i cloruri si concentrano, con conseguente indebolimento del film passivo del titanio; il fenomeno è tanto più rilevante quanto peggiori sono fit e stabilità al serraggio
Non è solo una questione di “forza” applicata: prove in simulatore mostrano che le differenze di rigidezza flessionale fra la parte femmina e la parte maschio del cono sono un driver meccanico dei micromovimenti e della progressione del danno, più del solo torque frizionale dell’articolazione.
Gli stessi test riproducono modalità di danno osservate sui retrieval e confermano che il lato femmina si danneggia di più quando l’interfaccia non lavora in modo solidale.
Questo rafforza due messaggi operativi: scegliere componenti nativamente accoppiati e certificati come compatibili (stesso sistema, stesse tolleranze) e ridurre le manipolazioni inutili dell’interfaccia conica, perché ogni ciclo aggiunge usura e innalza l’attrito locale.
In sintesi per la clinica implantare: mantenere il contatto conico Ti/Ti, prodotto industrialmente e certificato compatibile, prediligere le ricoperture in TiN-Coating, usare interfacce come MUA e Ti -base sacrificabili/sostituibili (quando sono previste manutenzioni maggiori negli anni) e impostare protocolli che limitino i cicli di smontaggio al necessario. Così si riducono micromovimenti e si spezza il circuito fretting-corrosione alla radice, proteggendo l’impianto e la connessione nel lungo periodo.
Riassumendo in una tabella i concetti illustrati, otteniamo una visione completa e chiarificatrice degli effetti clinici e meccanici cumulativi delle manutenzioni periodiche:
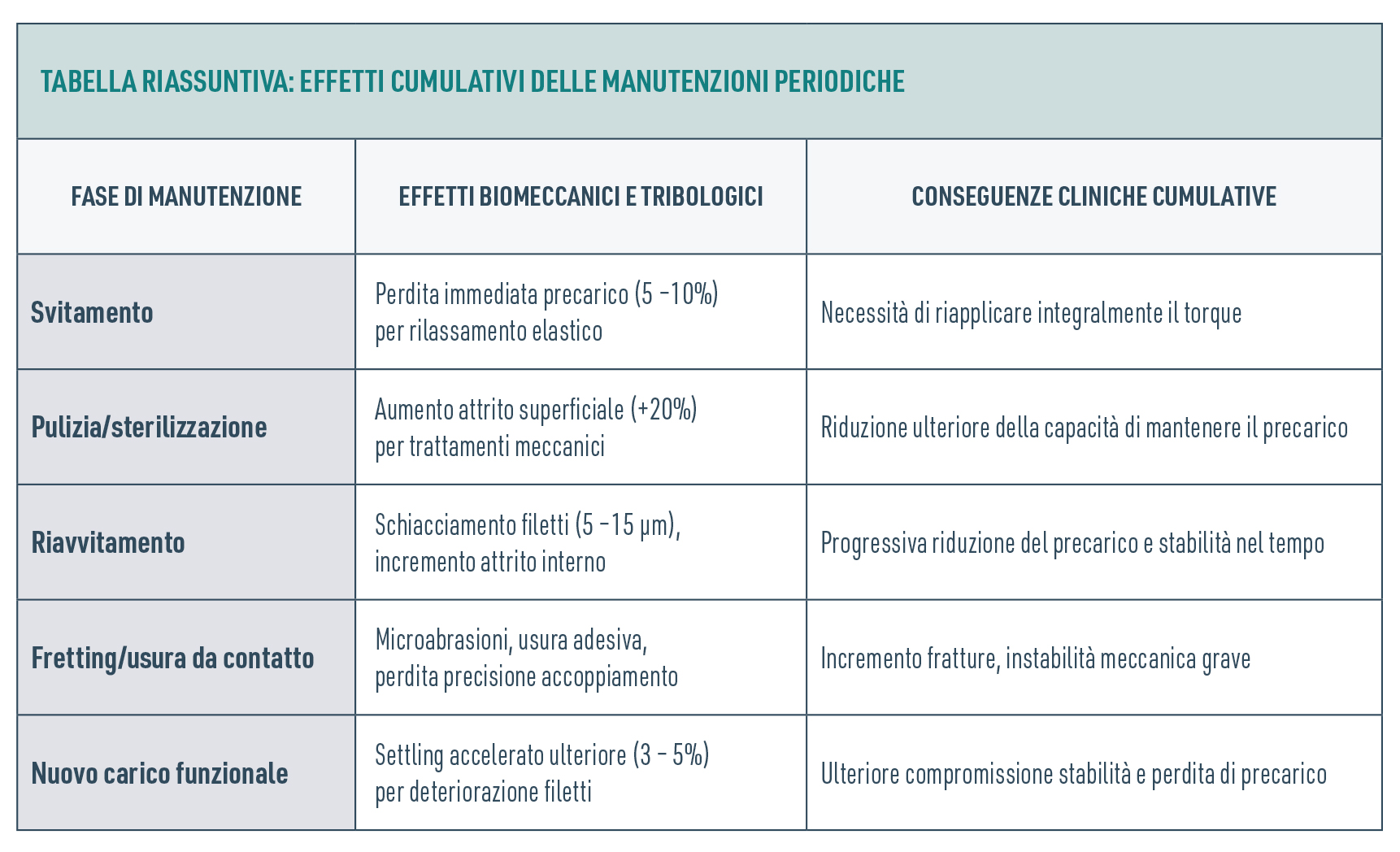
Considerando un piano di manutenzione periodica standard con interventi ogni 6 mesi, già dopo 4-5 cicli completi, il precarico residuo può risultare inferiore al 60% del valore iniziale, incrementando significativamente il rischio clinico e biomeccanico. La valutazione approfondita di questi effetti cumulativi e della differente capacità di rigenerazione tra impianto e abutment, con particolare attenzione alla sostituzione periodica della vite protesica, rappresenta un elemento chiave nella progettazione clinica efficace e nella gestione tecnica preventiva della connessione implantare.
Una comprensione profonda di queste dinamiche tribologiche e biomeccaniche consente al clinico di adottare strategie operative mirate, preventive e conservative, fondamentali per garantire una riabilitazione implantoprotesica stabile, prevedibile e duratura nel tempo.
Realismo clinico e implicazioni meccaniche delle connessioni implantari
Lo svitamento delle componenti implantari rappresenta un rischio clinico prevedibile e statisticamente significativo, con prevalenze fino al 25% nelle corone singole con connessione ad esagono esterno.
Più raro, ma ancora più critico, è il rischio di frattura delle viti, spesso anticipato da un iniziale allentamento non percepito. I ripetuti cicli di manutenzione aumentano infatti il gioco rotazionale della connessione, contribuendo alla formazione di micro-gap batterici e compromettendo la stabilità sia biologica che meccanica. Le connessioni implantari si classificano principalmente in piatte, coniche e conometriche. Le connessioni piatte sono ideali per distribuzione uniforme dei carichi in protesi multi-impianto, mentre le coniche offrono stabilità superiore e sigillo batterico efficace, richiedendo tuttavia precisione estrema nella lavorazione. Le conometriche, ancora più precise, offrono la massima stabilità meccanica, ma con problematiche di gestione clinica molto complesse.
Ruolo e vantaggi biomeccanici del Multi-Unit Abutment (MUA): una scelta strategica per la conservazione dell'impianto
Nel corso dell’approfondita analisi biomeccanica e tribologica fin qui presentata, abbiamo visto come ogni intervento manutentivo periodico, che prevede lo svitamento e il riavvitamento della protesi su impianti osteointegrati, comporti effetti cumulativi estremamente significativi a livello meccanico. Abbiamo esaminato i fenomeni di perdita di precarico, schiacciamento dei filetti, aumento dell’attrito superficiale e il fenomeno del fretting, con le relative conseguenze cliniche e tribologiche che questi portano nel tempo.
Ora, sorge spontanea una domanda fondamentale per il clinico: come possiamo preservare nel tempo la filettatura primaria, originale e profonda dell’impianto stesso, dato che questa rappresenta un elemento insostituibile e non rigenerabile?
In altre parole, se è vero che ogni manutenzione protesica comporta inevitabilmente usura e degrado meccanico delle superfici coinvolte, come è possibile evitare che questa usura si trasferisca direttamente sull'impianto originale?
Proprio qui emerge il ruolo cruciale del Multi-Unit Abutment (MUA), che rappresenta una scelta strategica non soltanto dal punto di vista tecnico, ma soprattutto dal punto di vista della conservazione clinica e biomeccanica dell’impianto.
La funzione primaria del MUA, infatti, va ben oltre quella di un semplice abutment protesico: esso opera come un vero e proprio fusibile meccanico, concepito specificamente per isolare e proteggere la connessione implantare profonda, originale, e insostituibile.
Immaginiamo due componenti meccanici distinti: da un lato abbiamo l’impianto, un elemento fisso, stabile e non rigenerabile, la cui filettatura primaria deve essere conservata intatta per tutta la durata clinica del sistema implantare. Dall'altro lato abbiamo il MUA e la relativa vite protesica, elementi secondari e facilmente sostituibili. Grazie al MUA, tutte le sollecitazioni cicliche, le alterazioni tribologiche e i fenomeni di usura progressiva dovuti alla manutenzione periodica vengono trasferiti dalla connessione implantare profonda dell’impianto alla filettatura interna dell’abutment stesso. In altre parole, il MUA agisce come una barriera meccanica di protezione, assorbendo e concentrando l’usura su un componente progettato espressamente per essere sostituito periodicamente.
Questo concetto rappresenta una vera e propria svolta clinica e biomeccanica: dopo numerosi cicli di manutenzione (anche decine, in condizioni cliniche realistiche di utilizzo), la filettatura che subisce usura e deterioramento non sarà più quella primaria dell’impianto, la cui integrità strutturale e precisione biomeccanica devono essere preservate a tutti i costi, ma quella del MUA stesso. Dopo anni di servizio clinico e cicli multipli di manutenzione, il clinico può dunque svitare il MUA usurato e sostituirlo con uno nuovo, completamente rigenerato, riportando la connessione a una condizione prossima all’originale senza intaccare la struttura primaria dell’impianto stesso.
Le viti specifiche progettate per i Multi-Unit Abutment, specialmente quelle con rivestimento in nitruro di titanio (TiN), completano ulteriormente questo quadro biomeccanico ideale, riducendo significativamente il coefficiente di attrito superficiale e mantenendo
elevatissimi livelli di precarico residuo (spesso superiori al 90%) anche dopo ripetuti cicli completi di manutenzione. Queste viti dedicate consentono una gestione predicibile e sicura, proteggendo ulteriormente la filettatura primaria dell'impianto.
È bene tuttavia ricordare che l'introduzione del MUA richiede un approccio clinico consapevole e attentamente pianificato. Infatti, questo abutment introduce inevitabilmente un ulteriore micro-gap tra l’impianto e la componente protesica sovrastante, che impone un retorque periodico mirato e un monitoraggio clinico accurato. L’incremento verticale introdotto dal MUA (generalmente compreso tra 2 e 4 mm) comporta anche un aumento della leva occlusale complessiva, che deve essere attentamente considerata nella progettazione occlusale e biomeccanica della protesi (Fig. 7).
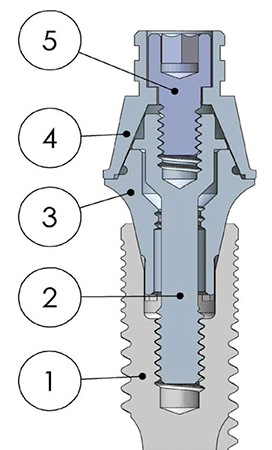
Fig. 7 - 1. Impianto,
2. vite primaria,
3. MultiUnit,
4. Ti-Base,
5. vite secondaria.
Inerente lo studio "The morphology of collected dental implant prosthesis screws surface after six months to twenty years in chewing"
La scelta del Multi-Unit Abutment diventa dunque non semplicemente una scelta tecnica, ma una decisione strategica di conservazione a lungo
termine dell’impianto.
L'isolamento della connessione originale, la possibilità di sostituire periodicamente e integralmente il MUA, e la protezione della filettatura primaria dell'impianto rappresentano aspetti fondamentali di un approccio biomeccanico proattivo e preventivo. In questo modo, il clinico può garantire al paziente una riabilitazione implantoprotesica più stabile, più duratura e più facilmente gestibile nel tempo, tutelando il valore biologico, clinico e meccanico dell’impianto stesso.
Approfondimento: comportamento reale delle viti protesiche recuperate dopo un uso a lungo termine
Osservazioni da studi clinici
Recenti analisi condotte su viti protesiche realmente utilizzate clinicamente da 6 mesi fino a 20 anni hanno offerto dati empirici sull'usura e la degradazione superficiale che queste componenti subiscono durante il tempo. In uno studio ex vivo, Secatto et al. (2017) hanno raccolto e analizzato viti in lega di titanio (Ti- 6Al-4V) provenienti da pazienti che avevano sperimentato cicli ripetuti di carico funzionale e serraggi/riavvitamenti periodici.
La caratterizzazione tramite microscopia elettronica a scansione (SEM) ha evidenziato plasticizzazioni locali e generalizzate già dopo soli sei mesi di utilizzo clinico, soprattutto concentrate nelle prime 2-3 spire, dove la tensione e il precarico sono maggiormente localizzati.
Meccanismi di usura osservati
Le principali alterazioni superficiali delle viti comprendono:
- deformazioni plastiche delle spire: associate ai cicli ripetuti di serraggio e agli stress meccanici cumulativi dovuti alle forze masticatorie.
- Fenomeni di galling (usura adesiva e microabrasioni): dovuti alla frizione tra i filetti durante i cicli di serraggio.
- Formazione di microcavità e degrado per corrosione superficiale: accentuato dalla presenza di saliva, biofilm e fluidi orali.
- Adesione di materiale organico, il quale può influenzare negativamente il coefficente di attrito e favorire fenomeni corrosivi.
Questi fenomeni, combinati, determinano una significativa riduzione della stabilità meccanica della connessione e del precarico nel tempo.
Frattura delle viti
Un aspetto rilevante evidenziato da Secatto et al. è stato l'analisi della morfologia delle superfici di frattura delle viti recuperate dai casi clinici. Le fratture analizzate si sono rivelate prevalentemente duttili e da fatica, originate al fondo dei filetti, punti critici soggetti a concentrazioni di stress. Tale frattura rappresenta l'evento finale di un processo degenerativo di lunga durata, che può essere evitato con una manutenzione preventiva e controlli periodici del serraggio e delle condizioni meccaniche delle viti protesiche (Fig. 8).

Fig. 8a - Immagine inerente lo studio "The morphology of collected dental
implant prosthesis screws surface after six months to twenty years in chewing"

Fig. 8b - Immagine inerente lo studio "The morphology of collected dental
implant prosthesis screws surface after six months to twenty years in chewing"
Conclusioni
La manutenzione protesica su impianti non è una semplice procedura di routine, bensì un intervento clinico strategico dalle importanti implicazioni biomeccaniche e tribologiche. Ogni ciclo manutentivo, infatti, comporta una perdita progressiva del precarico, incrementa il rischio di usura e mette a repentaglio la stabilità e la durata della riabilitazione implantoprotesica nel lungo periodo. In quest’ottica, il Multi-Unit Abutment (MUA) rappresenta uno strumento clinico fondamentale per preservare l’integrità strutturale dell’impianto stesso, isolandolo dalle sollecitazioni ripetute della manutenzione. Tuttavia, per ottenere risultati clinici davvero predicibili, è indispensabile che il professionista comprenda in profondità i fenomeni biomeccanici e tribologici descritti. Una gestione consapevole deve basarsi su protocolli rigorosi, che prevedano interventi periodici mirati, sostituzione regolare delle componenti sacrificabili (come le viti protesiche rivestite) e un’attenta progettazione occlusale e biomeccanica.
Solo così si potrà garantire una riabilitazione stabile e duratura, massimizzando il valore biologico, clinico ed economico dell’impianto. In definitiva, la consapevolezza clinica e biomeccanica rappresenta la chiave per ottenere trattamenti implantoprotesici di successo, con benefici duraturi per il paziente in termini di salute, comfort e qualità della vita.
Bibliografia
1.Haack JE, Sakaguchi RL, Sun T, Coffey JP. Elongation and preload stress in dental implant abutment screws. Int J Oral Maxillofac Implants. 1995;10(5):529–536.
2.Winkler S, Ring K, Ring JD, Boberick KG. Implant screw mechanics and the settling effect: an overview. J Oral Implantol. 2003;29(5):242–245.
3.Bernardes SR, Mattos MGC, Hobkirk J, Ribeiro RF. Loss of preload in screwed implant joints as a function of time and tightening/untightening sequences. Int J Oral Maxillofac Implants. 2014;29(1):89–96.
4.Kim KS, Han JS, Lim YJ. Settling of abutments into implants and changes in removal torque in five different implant–abutment connections. Part 1: cyclic loading. Int J Oral Maxillofac Implants. 2014;29(5):1079–1084.
5.Bickford JH. Introduction to the Design and Behavior of Bolted Joints. 4th ed. Boca Raton: CRC Press; 2008.
6.Fayaz A, Mahshid M, Saboury A, et al. The effect of steam sterilization and number of use on the accuracy of friction-style mechanical torque-limiting devices for dental implants. Dent Res J (Isfahan). 2014;11(1):74–80.
7.Delgado-Ruiz RA, Romanos GE. Effect of cleaning and sterilization on titanium implant surface properties and cellular response. Clin Implant Dent Relat Res. 2014;16(6):946–956.
8.Jung SW, Son MK, Chung CH, Kim HJ. Abrasion of abutment screw coated with TiN. J Adv Prosthodont. 2009;1(2):102–106.
9.Jeong CG, Huh JB, Jeon YC, et al. Preload evaluation of different screws in external-hexagon joints. Int J Oral Maxillofac Implants. 2012;27(2):251–256.
10.Park JK, Choi JU, Jeon YC, et al. Effects of abutment screw coating on implant preload. J Prosthodont. 2010;19(6):458–464.
11.Elias CN, Figueira DC, Rios PR. Influence of titanium nitride coating on the surface properties of titanium dental implants. J Dent Res. 2006;85(Spec Iss C):227–231.
12.Brunski JB. Biomechanics of dental implants: a review of literature. Int J Oral Maxillofac Implants. 2014;29(Suppl):52–71.
13.Norton MR. The influence of implant connection geometry on implant stability. Clin Oral Implants Res. 2013;24(4):370–378.
14.Goodacre CJ, Bernal G, Rungcharassaeng K, Kan JY. Clinical complications with implants and implant prostheses. J Prosthet Dent. 2003;90(2):121–132.
15.Zipprich H, Weigl P, Lange B, Lauer HC. Micromovements at the implant-abutment interface: measurements, causes and consequences. Implantologie. 2007;15:31–45.
16.Steinebrunner L, Wolfart S, Ludwig K, Kern M. Implant-abutment interface design affects fatigue and fracture strength of implants. Clin Oral Implants Res. 2008;19(12):1276–1284.
17.Toia M, Stocchero M, Jinno Y, Wennerberg A, Becktor JP, Jimbo R, Halldin A. Effect of misfit at implant-level framework and supporting bone on internal-connection implants: mechanical and finite-element analysis. Int J Oral Maxillofac Implants. 2019;34(2):320–328. doi:10.11607/jomi.6965
18.Toia M. Influenza del misfit e dei cicli di avvitamento sulla precisione delle connessioni implantari in protesi multiunità. Studio sperimentale e simulazione FEM [tesi di laurea]. Milano: Università degli Studi di Milano; 2022.
19.Hermann JS, Buser D, Schenk RK, Cochran DL. Crestal bone changes around titanium implants: a histometric evaluation of unloaded non-submerged and submerged implants in the canine mandible. J Periodontol. 2000;71(9):1412–1424.
20.Romanos GE, Delgado-Ruiz RA, Sacks D, Calvo-Guirado JL. Influence of the implant-abutment connection type on peri-implant bone loss: a systematic review. Clin Oral Implants Res. 2012;23(Suppl 6):109–119.
21.Binon PP. Implants and components: entering the new millennium. Int J Oral Maxillofac Implants. 2000;15(1):76–94.
22.Sailer I, Mühlemann S, Zwahlen M, Hämmerle CHF, Schneider D. Cemented and screw-retained implant reconstructions: a systematic review of the survival and complication rates. Clin Oral Implants Res. 2012;23(Suppl 6):163–201.
23.Di Fiore A, Brunello G. Current Trends and Future Directions in Prosthetic and Implant Dentistry in the Digital Era. Cham: Springer Nature; 2023.
24.Alzoubi FM, Sabti MY, Alsarraf E, Alshahrani FA, Sadowsky SJ. Engaging vs. non-engaging abutments: an in vitro study evaluating changes in microgap and screw morphology. Dent J (Basel). 2024;12(8):265. doi:10.3390/dj12080265
25.Secatto FBS, Elias CN, Segundo AS, Cosenza HB, Cosenza FR, Guerra FLB. The morphology of collected dental implant prosthesis screws surface after six months to twenty years in chewing. Dent Oral Craniofac Res. 2017;3(7):1–7. doi:10.15761/DOCR.1000S2006
26.Hussenbocus S, Kosuge D, Solomon LB, Howie DW, Oskouei RH. Head Neck Taper Corrosion in Hip Arthroplasty. BioMed Research International. 2015:758123.
27.Wight CM, Whyne CM, Bogoch E, et al. Effect of head size and rotation on taper corrosion in a hip simulator. Bone & Joint Open. 2021;2(11):1004 1016.